※本ブログを執筆した古屋医師は2021年4月~2025年3月まで鳳優会に在籍
はじめまして。リウマチ膠原病内科の古屋です。2021年4月から荏原ホームケアクリニックで診療をさせていただいております。
訪問診療では病院の医療とは異なり検査がすぐにできず、問診と身体診察から病態を可能な限り把握しなくてはいけません。そこで、日々の診察の質を高めるため、身体診察の勉強部屋をはじめることにしました。特に普段の診察でルーチンに診察する所見は重要で、その変化をいち早く把握できることが以上の早期発見につながります。
今回は初回として「結膜」の診方について考えてみたいと思います。
普段多くの医師をはじめとした医療者が診察の確認するであろう部位が結膜です。良く見る結膜も解剖学的な特徴を踏まえて所見を理解する方が、より病態の把握がしやすくなります。今回は眼の解剖から病態を考えていきます。
結膜とは
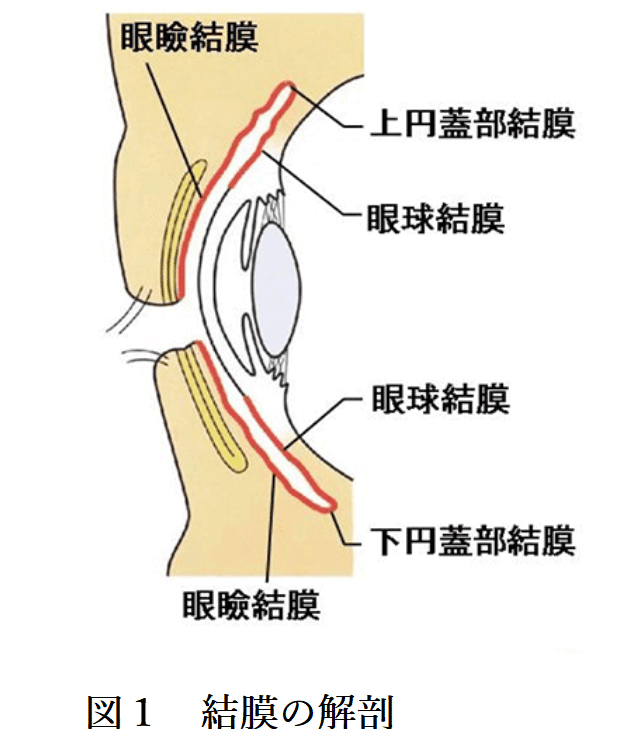
図1は結膜の解剖になります。結膜は上・下眼瞼の内面(眼瞼結膜)と眼球前面(眼球結膜)をおおう粘膜です。眼球結膜は厚く不透明で血管に富み、表面に多数の乳頭をもちます。上・下の結膜円蓋を経て、眼瞼結膜が眼球結膜に移行します。
眼球結膜はゆるやかに強膜表面をおおい、薄く透明で乳頭を欠き血管分布に乏しく結膜輪で角膜上皮に移行します。結膜には血流が多く、リンパ球やマクロファージが多数配備されており、リンパ小節も認めます。
さらには涙腺から分泌される涙液にはIgAやリゾチーム、ラクトフェリンなども含まれており、それでおおわれている結膜は眼の最初の防衛線といえるでしょう。
結膜の血管支配から充血を考える
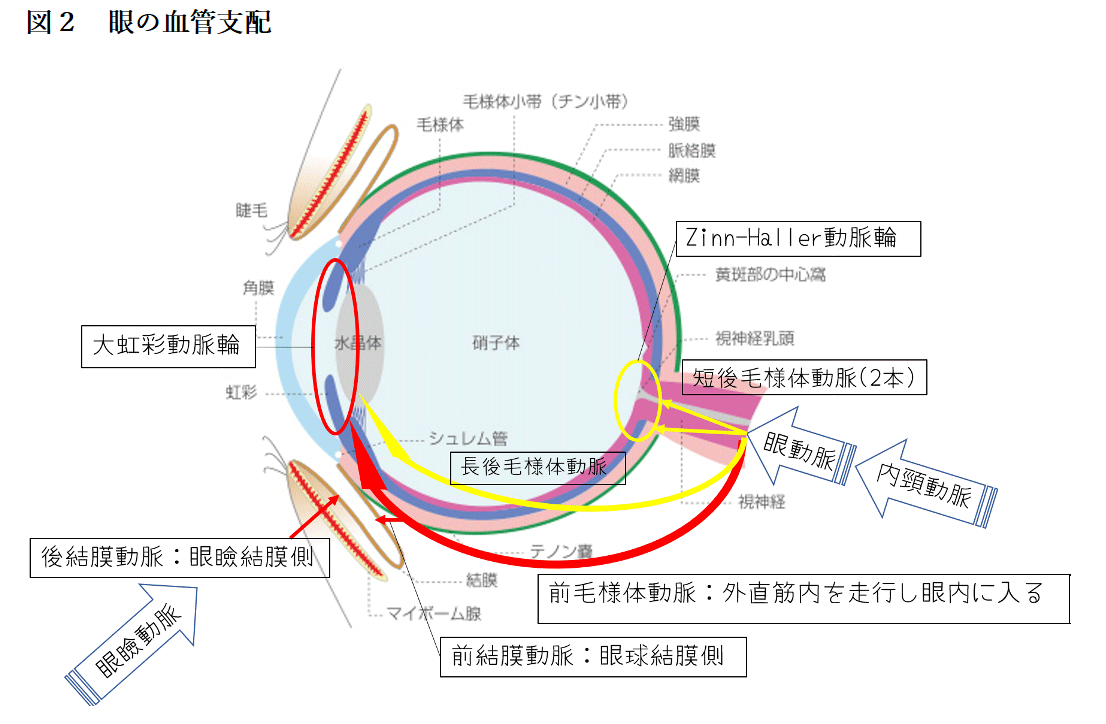
内頸動脈から分岐する眼動脈の分岐が眼の血管支配の観点からは重要です。
というのも眼の機能を保つために重要なのは眼房水の産生を担う虹彩と視神経であり、それらを栄養する血管は眼動脈の分岐からなるからです。(図2)
眼動脈は網膜中心動脈と毛様体動脈に分かれます。網膜中心動脈は視神経、網膜の内層に分布し閉塞すると網膜中心動脈閉塞症といわれ、眼科エマージェンシーの疾患となります。
今回結膜の所見を理解するためには毛様体動脈の分布を知る必要があります。毛様体動脈は①短後毛様体動脈②長後毛様体動脈③前毛様体動脈に分けられます。
①短後毛様体動脈は眼球の後方から眼内に入りその周囲を栄養する血管で2本あります。この短後毛様体動脈が視神経の部分で動脈輪を形成しており、Zinn-Haller動脈輪と言われます。動脈輪というと脳の血管でWillis動脈輪が有名ですが、重要な場所には動脈輪を形成し、虚血に備えています。眼にはもう一つ重要な部位があり、それが虹彩です。
②眼球の後方から眼内に入り、前方を栄養する長後毛様体動脈と③外直筋の中を走行し眼球前方から眼内に入る前毛様体動脈は大虹彩動脈輪を形成しており、虹彩を栄養しています。先にも言いましたが、眼で重要なのは視神経と虹彩でそこには動脈輪が形成されており虚血に備えています。
前毛様体動脈の分枝が結膜輪部の所で輪部動脈係蹄を作り、前結膜動脈となります。また、外側眼瞼動脈と内側眼瞼動脈の分枝として後結膜動脈が出ます。そして、眼球結膜と眼瞼結膜の接合部辺りでこの二つの結膜動脈が吻合します。
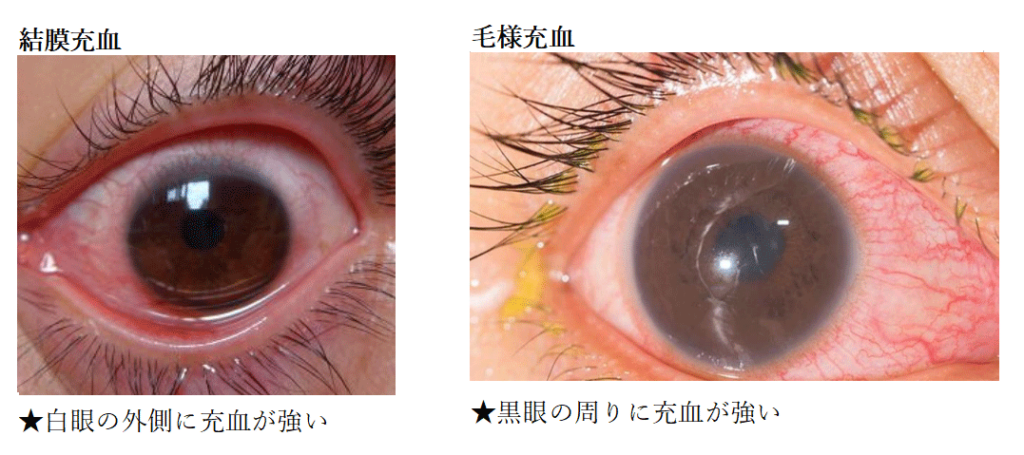
このことから言えるのは、眼球・眼瞼結膜の充血に関しては、外から眼球に入る後結膜動脈からの炎症の波及。対して毛様充血は前毛様体動脈や前結膜動脈の炎症の波及となるため眼内からの炎症の波及を表します。つまりは黒目の周りに強い充血(毛様充血)は「内部からの炎症」、白目の外が強い充血(結膜充血)は「外部からの炎症」という理解でよいかと思います。
貧血を考える
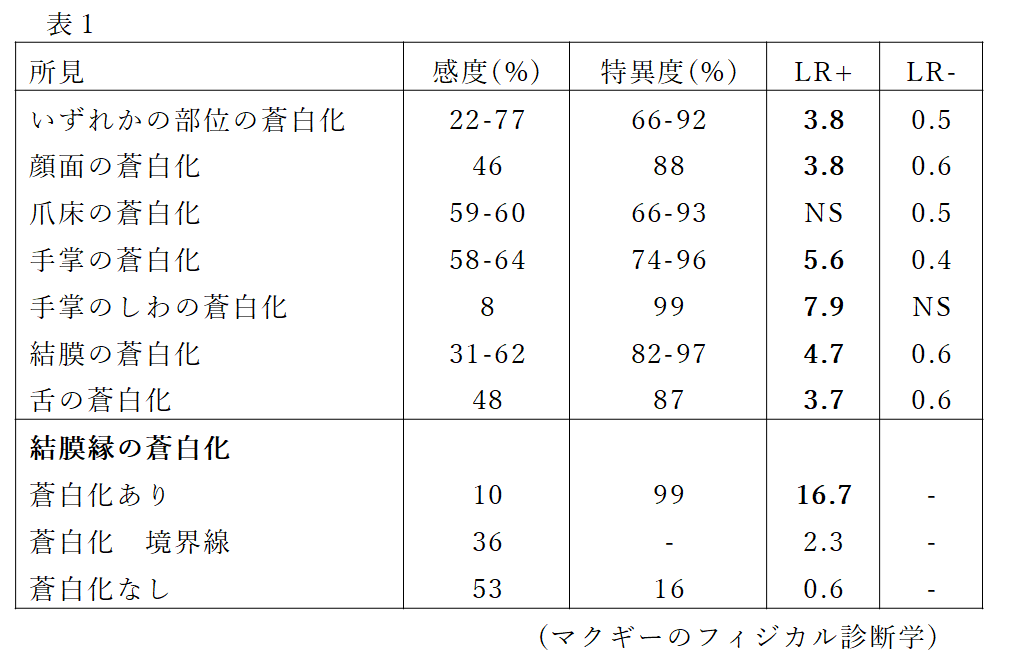
結膜を観察する際に充血と合わせて確認するのが貧血の有無だと思います。下眼瞼を下に下方に牽引し眼瞼結膜を確認するわけですが、貧血の有無を診察のみで判断するのはかなり難しいです。マクギーのフィジカル診断学では貧血を疑う所見として表1のようなものを挙げています。
結膜縁の蒼白化を認めた場合に貧血の可能性は上がりますが、いずれの所見もそれ単独で貧血を否定できるものはありません。しかも結膜縁の蒼白化も感度10%ですから、なくて当たり前、あればラッキーという考え方になります。
私もこれまで何度か見たことがありますが、やっぱり頻度は低いです。さらには、寒冷刺激や交感神経刺激でも蒼白になるため、貧血を身体所見のみで診断するのは難しいなという印象です。(またこれらの所見は慢性貧血の所見であり急性出血は除外されている事も注意です。)
しかしながら貧血になると全身、特に循環系に影響を及ぼすことから早期に発見する必要があります。血液検査も疑えなければ行うのが遅れるので、やはり診察は重要です。普段から、結膜の所見を毎回確認し、結膜の所見の変化にいち早く気づく、つまり普段の状態からの逸脱という経時的な変化を追うことが重要だと思います。そのための工夫として、初診の際に結膜の写真を撮影したりするのも良いかもしれないなあとも思っています。
先に貧血になると循環系に影響を及ぼすと言いましたが、貧血の弊害として特に心不全が問題になると思います。心不全になるのはなぜかというと、赤血球の密度が血液の粘稠度を規定していることが関係します。
正常な場合、血液の粘稠度は水の3倍ですが、貧血になると1.5倍程度まで低下すると言われます。この変化により抹消を通る血流量や心臓への還流が増加し、心拍出量が著しく増加します。また抹消が低酸素になると血管拡張が起こり、さらに心拍出量が増加します。このような状況に労作が加わると心負荷がさらに増大し息切れにつながるというメカニズムです。
つまりは貧血を考えたら、同時に心不全兆候の確認が必須ですが、それに関してはまた後日考えてみようと思います。
ちなみに普段診療をしていて、男性より女性の方が貧血の方が多いということはなんとなく実感していました。その理由としては女性には月経があるからだと思いますが、実際鉄の動態が男女でどれほど違うのかという事が疑問に残ります。調べてみると、男性の場合毎日0.6mgの鉄を、主に便中に排泄しますが、女性の場合月経による失血が加わり、長期的に見てみると1日あたり1.3mgの鉄を失う計算になります。男性の2倍の量の鉄を失うのですから貧血にもなりますね。納得です。
結膜の浮腫を診る
最後に結膜の浮腫について記載しておきます。結膜を診る際に充血や貧血は確認しますが、浮腫に関しても確認する必要があると思います。
結膜の浮腫というとあまりなじみがないかもしれませんが、結膜も粘膜であり血管豊富なのでむくみます。検出する方法としては、下眼瞼結膜を眼球結膜に向かって擦り付ける事で積みあがった結膜が認められます。
結膜浮腫の原因は様々ですが、血管透過性の亢進、アルブミンの低下、静脈圧の上昇、眼球周囲組織の代謝的な異常などあります。普段は心不全の悪化(静脈圧の上昇)を検出するために所見としてとるようにしています。あとは結膜炎のときでしょうか。他にも浮腫を呈する原因がたくさんあるためワンポイントでは判断できません。特に加齢により結膜の弛緩が増加し浮腫のように見えることもあり判断は難しい時があります。そういったことから、浮腫=異常とは言い切れませんが、普段ない所見が出現した際は異常ととらえるべきだと思いますので、基本的には所見がどう変化するのか経過を追うことが重要だと思います。ちなみに結膜浮腫が慢性化すると、結膜は黄色になります。
今回は結膜の診方について考えてみました。解剖学的・生理学的な理解をすると、より普段の診療に深みがでますね。次回は頚部の診察について考えてみようと思います。